Vacina planejada para Mers e Sars vira modelo em pesquisa de imunização contra a Covid-19
Os cientistas usaram como bases vacinas idealizadas contra o Sars e o Mers – dois vírus da mesma família
Oxford recruta mais de 10 mil voluntários para testes com vacina para Covid-19
DNA sintético é usado para conseguir gerar anticorpos antes de infecção real pelos coronavírus. Pesquisadores publicaram experiência na 'Nature Communications'.
Por Carolina Dantas, G1
Pesquisadores apostam em uma vacina desenhada com DNA sintético para obter a imunização contra o Sars CoV-2, de acordo com estudo publicado na "Nature Communications" Os cientistas usaram como bases vacinas idealizadas contra o Sars e o Mers – dois vírus da mesma família que causaram epidemias em 2002, na China, e em 2012, no Oriente Médio, respectivamente.
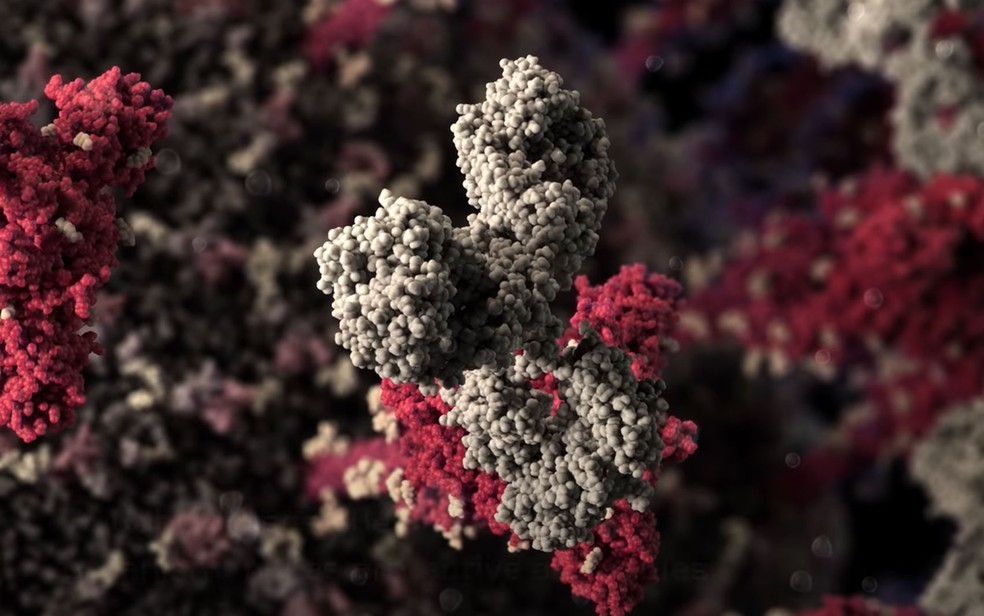
A família coronavírus foi assim batizada devido a uma estrutura em forma de coroa. O espinho - "spike" - é uma proteína responsável por fazer uma ligação com o receptor ACE2 nas células do corpo humano. Quando isso acontece, o coronavírus consegue gerar a infecção e se multiplicar.
Com isso, o sistema imunológico reconhece a estrutura viral com um corpo estranho e um mecanismo é acionado, que gera a produção de anticorpos e outros componentes. Na maioria das vezes, o próprio sistema da pessoa infectada consegue combater o Sars CoV-2. As vacinas tentam "treinar" o nosso organismo para evitar com que o vírus entre nas células antes da chegada de um vírus real. E caso entre, seja capaz de proteger contra evolução da doença.
"Aproximadamente 20% das pessoas têm sinais da doença Covid-19. O problema é que esse número representa muita gente porque o vírus se espalha muito rápido. A única forma de barrar isso é uma vacina ou um tratamento específico", disse Gustavo Cabral, imunologista que atua na criação de uma vacina no Brasil.
Os projetos de Sars e Mers
A vacina INO-4700 (feita inicialmente contra o Mers) está em testes clínicos, mas apresentou resultados positivos. Camundongos e porquinhos-da-índia receberam uma dose e produziram anticorpos capazes de neutralizar o vírus, assim como outros componentes do sistema imunológico, as células T (linfócitos T). A eficiência contra o Sars CoV-2 em comparação com o Mers é de 96%, e a imunidade contra o vírus é mantida por 60 semanas.
As pesquisas com a INO-4700 estão na fase 2 na Coreia do Sul. Um dos trabalhos com essa tecnologia foi publicado em 2015 com resultados em macacos. Em 2019, foram divulgados os dados da fase 1 com humanos (veja as fases de produção de uma vacina abaixo). Uma etapa maior da fase 2 está prevista para começar no Oriente Médio.
"Após a imunização de camundongos e porquinhos-da-índia com INO-4800, medimos as células T específicas para os vírus, anticorpos funcionais que neutralizam a infecção por Sars CoV-2 e bloqueiam a ligação da proteína ACE2 (...). Este conjunto de dados preliminares identifica a INO-4800 como uma potencial candidata à vacina contra a Covid-19", disseram os autores.
ACE2 e DNA sintético
Os receptores ACE2 são encontrados em células do coração, dos rins e em outros órgãos. Pesquisas científicas recentes, inclusive no Brasil, os apontam como a "porta de entrada" do coronavírus nas células no corpo humano.
A vacina usa a sequência genética expressa pela proteína "Spike" em um DNA sintético criado em laboratório. O vírus não é inserido no corpo humano, apenas uma parte dele, que não apresenta risco. E com isso, produz a "Spike" dentro do organismo e faz com que o sistema imunológico identifique o "corpo estranho" e desenvolva uma proteção real antes da chegada do coronavírus.
Estágios de produção de vacinas
Para chegar a uma vacina efetiva, os pesquisadores precisam percorrer diversas etapas. Entre elas está a pesquisa básica – que é o levantamento do tipo de vacina que pode ser feita. Depois, passam para os testes pré-clínicos, que podem ser in vitro ou em animais, para demonstrar a segurança do produto; e depois para os ensaios clínicos, que podem se desdobrar em outras quatro fases:
Fase 1: feita em seres humanos, para verificar a segurança da vacina nestes organismos
Fase 2: onde se estabelece qual a resposta imunológica do organismo (imunogenicidade)
Fase 3: última fase de estudo, para obter o registro sanitário
Fase 4: distribuição para a população
Vacina de Oxford
Com a previsão otimista de ficar pronta ainda em 2020, a vacina desenvolvida pela Universidade de Oxford, no Reino Unido, também é uma esperança no combate à Covid-19.
Oxford recruta mais de 10 mil voluntários para testes com vacina para Covid-19
Ela ofereceu proteção em um estudo pequeno com seis macacos, resultado que levou ao início de testes em humanos no final de abril, de acordo com informações dos cientistas americanos e britânicos.
Em humanos, os testes têm apenas 50% de chance de sucesso. Adrian Hill, diretor do Jenner Institute de Oxford, que se associou à farmacêutica AstraZeneca para desenvolver a vacina, disse que os resultados de um próximo estudo, envolvendo mais de 10 mil voluntários, podem não garantir que a imunização seja eficaz e pede cautela.
A universidade disse que instituições parceiras de todo o Reino Unido começaram a recrutar até 10.260 adultos e crianças para ver quão bem o sistema imunológico humano reage à vacina e quão segura ela é.
"A velocidade com que esta nova vacina avançou para testes clínicos de fase adiantada é um testemunho da pesquisa científica pioneira de Oxford", disse Mene Pangalos, executivo da AstraZeneca.
https://g1.globo.com/bemestar/vacina/noticia/2020/05/30/vacina-planejada-para-mers-e-sars-vira-modelo-em-pesquisa-de-imunizacao-contra-a-covid-19.ghtml
Modelo3D do Sars-Cov-2, o novo coroavírus, com zoom na proteína Spike — Foto:Reprodução/Visual Science

























Comentários